保健医療の専門家に求められること
4.コミュニケーションと意思決定

『これからのヘルスリテラシー 健康を決める力』(講談社、2022)
サイト『健康を決める力』をアップグレードしました
Amazon
版元ドットコム
情報チェックの「かちもない」と自分らしく決める「おちたか」の動画を公開しました
YouTube TikTok
ヘルスリテラシーが低いことは、健康のためによりよい意思決定ができなくして、よりリスクの高い行動を選ぶことに結びつきます。そのため、健康を損なったり、健康管理ができなかったり、入院が増えたりします。しかし、この現代社会において、健康でいるためになぜヘルスリテラシーが必要になってきたのでしょう。喫煙、運動不足、お酒の飲み過ぎ、ファストフード、ストレスなどは、この現代が生み出してきたもので、このようなリスクファクターが増えたことで、行動を変える必要が出てきたわけです。また、医療が高度化して、1人ひとりにあわせた治療やケアの選択肢が増えることで、それはますます複雑で簡単には理解しにくいものとなっています。
つまり、保健医療から、健康のために1人ひとりに必要なものを選ぶように要求されるようになったことで、1人ひとりがそれを選ぶためのスキルや能力が必要になり、求められるヘルスリテラシーはますます拡大するということが起こっているのです。言い換えればヘルスリテラシーは、個人と保健医療との相互作用によって必要になってきています(図)。
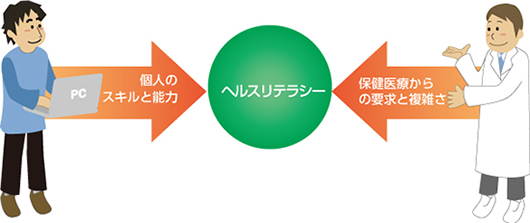
図1. 個人と保健医療の相互作用でヘルスリテラシーが求められるように
したがって、保健医療の側から、わかりやすく情報が提供されて、自分のあった意思決定の支援がされれば、求められるヘルスリテラシーも少なくなるわけです。もちろん、1人ひとりが健康のためのスキルや能力を身に付けておけば、健康のリスクに直面してから急にヘルスリテラシーを求められることもありません。どちらのアプローチも必要です。
このようにみると、ヘルスリテラシーは、市民や患者にだけあてはまるものではありません。いかに相手に会ったわかりやすい情報が提供できて、うまく意思決定の支援ができるかの能力は、保健医療の専門家としてのコミュニケーション能力であり、ヘルスリテラシーと呼ぶことができるでしょう。実際、ヘルスリテラシーの定義には、保健医療を提供する人の能力として、患者や市民とわかりやすくコミュケーションができて、健康について学んでもらい、自分で問題を解決できるように支援する能力を入れるようになってきています。
ヘルスリテラシーの向上のためには、市民や患者が自ら学ぶこと、互いに学びあうことも可能でしょうが、その支援を含めて保健医療の専門家がすべきことは多くあると思われます。ヘルスリテラシーへの取り組みを早くから始めているアメリカの例を見てみましょう。
アメリカのヘルスリテラシー向上のための取り組み
2010年にはアメリカの保健福祉省が"National Action Plan to Improve Health Literacy"を発表しました。
そこでは、次の2つの原則があげられています。
すべての人が、情報を得た意思決定(informed decisions)ができるための健康情報を得る権利を持つ
保健医療サービスは、わかりやすく、健康、長寿、QOLのためになる方法で提供されなければならない
そして、次の7つのゴールを提示しています。
1.正確で、アクセス可能で、行動に移せるような健康と安全についての情報をつくって広める
2.健康情報、コミュニケーション、情報を得た意思決定(informed decision- making)、ヘルスサービスへのアクセスの向上に向けて、ヘルスケアシステムの変化を推進する
3.正確な、基準に基づいた、発達上適切な健康と科学の情報を、育児期から大学レベルの教育までを通したカリキュラムに組み入れる
4.コミュニティにおける、成人教育や英語教育と文化的にも言語学的にも適切な健康情報サービスを提供する地域の努力をサポートし拡大する
5.パートナーシップを築き、指針をつくり、政策を変化させる
6.ヘルスリテラシーを向上させるため、基礎研究と実践や介入の開発、実施、評価を増加させる
7.エビデンスに基づいたヘルスリテラシーの実践や介入の普及と利用を増加させる
そして、それぞれのゴールの達成のために、実際に何をするのか、行動の戦略が多く上げてあります。ゴールの2番目にある保健医療の専門職向けの戦略では、様々なコミュニケーションを使うことを推奨し、患者が健康情報と治療や検査などに関連するリスクとベネフィットのトレードオフ(何かを選ぶことは何かを捨てることになること)を理解しているかを確認することがあげられています。
また、患者が治療のプロセスのあらゆる段階で、情報に基づいた意思決定ができるように患者中心のテクノロジーを使うこと、それにはソーシャルメディアを含めて、医療チームと情報へのアクセスを拡大するとしています。アメリカでソーシャルメディアといえば、facebook、Twitter、ブログ、YouTubeなどを指しますが、これは24時間いつでもつながっていて、点で関わりがちな保健医療の専門家を線で結ぶことが可能になっています。アメリカではメイヨークリニックがリードする形で多くの有名病院がソーシャルメディアを活用しているのが現状です。
保健医療の専門家によるわかりやすいコミュニケーション
アメリカ医師会のヘルスリテラシーについての医師向けマニュアルがあります[3]。ヘルスリテラシーが低と考えられる人に対するコミュニケーションの方法として、次の6つのステップをあげています。それぞれの内容について簡単に紹介したいと思います。
1ゆっくりと時間をかけること
コミュニケーションはゆっくり話したり、もう少しだけ時間をかけることで改善するといいます。アメリカのいわゆる「かかりつけ医」(primary care physician)のデータでは、医療ミスで訴えられたことのある医師が患者との平均の会話時間は15分なのに対して、訴えられたことのない医師では18分だそうです。たった3分しか変わらないのに大きな違いです。
患者が気になっていることがわかるまで十分に時間をかけることは、患者中心のアプローチだといえるでしょう。しかし、患者さんにあまりたくさん話してもらうと、診療時間が延びてしようがないと思う医師もいるようです。そこで、それを確かめるためのアメリカの研究があって、患者さんに自由に話してもらったときにかかった時間は、平均で1分半程度だったそうです。それほど長くはかからないことがわかります。
日本でも、まったく同じ数値があてはまるかはわかりませんが、自分の気がかりなことについて全部説明するのに3分あれば足りるような気がします。
2わかりやすい言葉、専門用語以外を使う
医師が日常的に同僚と話している言葉は、医学教育を受けていない人には理解できないでしょう。お茶の間や家族の間で話されるような言葉を使うということです。例えば次のようなものです。
「良性」→「がんではない」、「肥大」→「大きくなっている」、「脂質」→「血液の中の脂肪」、「経口」→「口から」
日本でも、このような病院で使われる言葉をわかりやすくするための提案は、国立国語研究所「病院の言葉」委員会が行っています。代表的な57の言葉について、分かりやすく伝える例を,詳しく示してあります。
例えば、つぎのものです。
1.イレウス
2.エビデンス
3.寛解 4.誤嚥 5.重篤 6.浸潤 7.生検 8.せん妄 9.耐性 10.予後 11.ADL 12.COPD 13.MRSA
このサイトでも紹介している「エビデンス」については、次のように書いてあります。
まずこれだけは
証拠この治療法がよいといえる証拠
少し詳しく
「この治療法がよいといえる証拠です。薬や治療方法,検査方法など,医療の内容全般について,それがよいと判断できる証拠のことです」時間をかけてじっくりと
「この治療法がよいといえる証拠です。医療の分野では,たくさんの患者に実際に使って試す調査研究をして,薬や治療方法がどれぐらい効き目があるかを確かめています。その調査研究によって,薬や治療方法,検査方法などがよいと判断できる証拠のことです」
57の言葉について見てみてはいかがでしょう。
3絵を見せたり描いたりする
「百聞は一見にしかず」の言葉通りで、文字や言葉よりも視覚的なイメージは、わかりやすいだけでなく記憶に残りやすいことがわかっています。人の顔を覚えていても、名前がわからないことがあるのが、その例です。しかし、絵や写真を見せれば、書いたり話したりしなくていいというわけではありません。
41回の情報量を制限して、繰り返す
一番重要ないくつかの情報に絞り込んでコミュニケーションを取ることです。その方が記憶に残りやすく、患者もそれに基づいて行動できます。例えば、2型糖尿病の診断について伝える時は、まず、血液中の糖のレベルが高いので、それを下げるために薬を飲み始めましょうという話が最も重要なことが多いです。生理学的な話や自己管理ができるかどうか、合併症などについての話は大事ですが、まず何より治療を始めることがメインです。
また、情報は繰り返すと記憶に残りやすいものです。できれば、医師、看護師、薬剤師、栄養士など、複数の職種で行うのがよいでしょう。
資料やプリントを使えば、情報を繰り返して提供することになります。情報の大切さを伝えるためにそれを読み上げるのもよいでしょう。資料もなるべくシンプルなものを作りましょう。
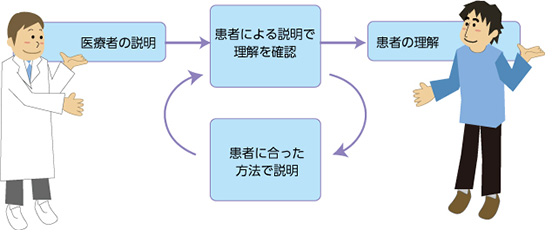
5「ティーチバック(teach back)」
保健医療の専門家が話したことを、患者が理解できたかを確認する方法として、「ティーチバック(teach back)」というテクニックを使います。患者に話したことを、患者に説明をしてもらって、うまくできなければもう一度、別の方法で説明するというものです。よく使われる「わかりましたか」という質問はしてはいけないそうです。わかっていない場合でも「はい」と答える場合があることがわかっています。
例えば、「お薬をどのように飲んだらよいか説明してもらえますか。私がちゃんと説明できたかを確認したいのです」「喘息の吸入器の使い方を見せてもらえますか。私がきちんと教えられたか確認したいのです」「帰ったら、奥さん(ご主人)に、病院で何と言われたと話しますか」と質問します。
「ティーチバック」は、研究で効果が認められていて、患者が理解できるようになるだけでなく、患者によい結果(糖尿病患者が血糖値をうまくコントロールできるなど)をもたらします。
図にするとつぎのようなもので、患者の理解が確認できるまで患者に合った新たな説明を繰り返すということです。
6質問しても恥ずかしくない環境をつくる
わからないことについて気軽に質問できる雰囲気が大事です。そうでないと、多くの患者が、"ばか"だと思われないようにとか、医師などに迷惑をかけないようにと、わかったふりをします。例えば、「医学的なことは難しくてわからないことが多いので、わからないことがあれば何でも気軽に聞いてください」と話すことです。それから、患者が思っていそうな質問について聞いてみます。
また、家族や友人に同席してもらいたいかを聞くという方法もあります。ヘルスリテラシーの低い人は、医師が言ったことについて、あとで家族や友人に聞くことが多いという研究もあります。
患者が何を質問すればいいかわかりやすいように、重要な3つの質問に絞り込んだ「Ask Me 3(アスク・ミー・3)」というものがあります。これをポスターやパンフレットで紹介するのです。それは次の3つの質問です。
1.私の一番の問題はなんですか? (What is my main problem?)
2.私は何をする必要がありますか? (What do I need to do?)
3.それをすることが私にとってなぜ重要なのですか? (Why is it important for me to do this?)

以上が6つのステップですが、その前提ともいえるものとして、つぎのものが必要であると考えられます。
すべての患者や市民が理解できない状況にあると想定する標準予防策
標準予防策(スタンダードプリコーション)の考え方、それは、すべての患者に接するとき、感染している事実の有無にかかわらず、感染を想定して行動するものです。これと同様に、すべての患者や市民は、健康情報を得たり、理解することが難しいと想定するということです。どんな人でも、病気のときや、痛みなどの症状があるときには、しっかり考えられないですし、それは家族でも同様です。人の話をゆっくりと聞いて理解できる状況かどうかを常に考えておく必要があるということです。
学歴があればヘルスリテラシーがあるという思い込みを捨てる
高い学歴があるとしても、保健医療の専門家が使うなじみのない言葉をすべて理解することは難しいものです。また、たとえ理解できたとしても、とくにはじめての経験であれば、自分にとって一番適切な方法を選んだり、すばやく行動に移すことは決して簡単なことではないでしょう。
ヘルスリテラシーが低い人は簡単に見分けられないことを知る
ヘルスリテラシーが低い人でも、多くの人は、話もしますし、印刷物にも目は通しますし、わかりましたということもあります。それは、職業にもよらず、医療関係者のなかにもそのような人はいてもおかしくないのです。
わかりやすい健康情報サイト
専門家からの情報提供は、今やWebが中心的な役割を占めるようになり、アメリカではとくに、多くの情報が国の専門機関から提供されています。日本のように、Webで検索すると怪しげなサイトに誘導されることが多くなく、国立衛生研究所(NIH)や国立医学図書館(NLM)など政府系の研究機関のサイトが確実に上位にヒットするようになっています。市民に正しくわかりやすい情報を提供するための努力を続けているからです。
例えば、アメリカ厚生省(HHS)は、わかりやすい市民向け健康情報サイトHealthfinder.govを開発、公開しています。そして、このサイトを開発していく過程で、ヘルスリテラシーが低い人でも理解できるように、利用者を対象とした評価研究を重ね、わかりやすい健康情報サイトの作り方のガイドライン"Health Literacy Online"
を作成して、公開しています。そこで紹介されていることは次のようなことです。
リテラシーの低い人達は、3行以上にわたる段落の文章は読み飛ばす、キーワード検索はしない
開発からのあらゆる段階でユーザを巻き込むことで、繰り返しテストし、修正すること
否定的な表現、Don't, Unless, Not, Shouldなどは使わず、具体的にどうするとよいのか、すぐに行動に移せるコンテンツを作成すること
情報の正確さを保証するために、すべてのコンテンツにはレビューワー、誰が査読したのかがわかるようにすること
そこでは、情報を受け取る人たちを対象とした調査の必要性が強調されています。対象へのインタビューやグループで話し合ってもらったりすることで、対象のニーズやメンタルモデル(頭の中にある「こういうものだ」というものの見方や考え方)を知り、それにあわせることが必要です。健康情報については、健康問題についての情報を探しているのか、それを抱えているかどうかを知りたいのか、それを予防したいと思っているのかでは大きな違いです。なるべく、1人ひとりに合った個別性の高い情報で、インタラクティブ(対話形式でできるもの)なものがよいといいます。
まず、試作品を作って、使ってもらって、ユーザビリティ(使いやすさ)をチェックします。「それは何?」「必要なの?」「私は何をすれば?」という流れだと理解しやすいようです。「わかりやすさ」「興味が持てること」「すぐに行動に移せること」の3つが大切で、これがそろっていると自信を持って行動に移せるといいます。
信頼できる健康情報サイト
また、アメリカの国立医学図書館(NLM)は、市民向けの健康情報を豊富に収集したサイトMedlinePlusを作成、公開しています。わかりやすく整理されたリンク集が中心の内容で、信頼できる研究機関などのコンテンツが紹介されています。アメリカの生徒を対象として研究では、このサイトの利用が、ヘルスリテラシーの高さと関連していたというものがあります[5]。ヘルスリテラシーが低い人でも、活用可能になっていて、医学用語の理解のしかた、健康情報の評価のしかた、健康アプリの検索、自分が欲しい健康情報メール配信の登録など充実したサイトとなっています。
日本には、国立医学図書館もなく、症状や病気で検索すると、営利目的のアフィリエイトのサイトが多くヒットするのが現状です。わかりやすいが信頼性はなく結局は商品を販売するサイトにつながってしまいます。日本のインターネット上のがん情報は,半分以上が,信頼できないという報告もあります[6]。アメリカでは、このようなサイトを駆逐するために、政府が優れたサイトを作成しているわけです。日本にも、各大学や研究機関などでわかりやすいサイトが作成されていたりしますが、そこにナビゲートしてくれるわかりやすく統合的なサイトがないことが問題です。このままでは、英語の勉強をしっかりしたほうが早いということになってしまうかもしれません。日本にも、日本版MedlinePlusが欲しいものです。
また、日本全国の保健所のサイトを分析した研究では、情報発信内容、ユーザビリティ(使いやすさ)、アクセシビリティ(障害のある人が情報を入手できること)は一定していなくて、情報発信者である保健所によってサイトの改善余地があることが指摘されています。保健所のサイトを含めて、一般市民向けのサイト活用へ配慮し、ガイドラインの作成、探しやすさの工夫、利用者のニーズ調査と評価が求められています。
文献
1)Parker R. Measuring health literacy: what? So what? Now what? In Hernandez L, ed. Measures of health literacy: workshop summary, Roundtable on Health Literacy. Washington, DC, National Academies Press, 2009:91-98.
2)U.S. Department of Health and Human Services, Office of Disease Prevention and Health Promotion. (2010). National Action Plan to Improve Health Literacy. Washington, DC: Author. http://www.health.gov/communication/hlactionplan/
3)Weiss BD. Health Literacy and Patient Safety - Help Patients Understand. American Medical Association Foundation, 2007.
4)Kentucky Hospital Association: Health Literacy; How to communicate so your patients understand.
http://healthliteracyky.org/resources/hlk-how-to-communicate-flier.pdf
5)Ghaddar SF, Valerio MA, Garcia CM, Hansen L. Adolescent health literacy: the importance of credible sources for online health information. J Sch Health. 82(1):28-36,2012.
6)Goto Y, Sekine I, Sekiguchi H, Yamada K, Nokihara H, Yamamoto N, Kunitoh H,Ohe Y, Tamura T. Differences in the quality of information on the internet about lung cancer between the United States and Japan. J Thorac Oncol. 2009;4(7):829-33.
7)瀬戸山 陽子、中山和弘:全国保健所ウェブサイトの情報発信内容とユーザビリティ、アクセシビリティ評価. 日本公衆衛生雑誌、55巻2号、93-100、2008.
(中山和弘) 更新日 2018年4月20日