乳がん手術方法の意思決定ガイド「自分らしく"決める"ガイド(乳がん手術方法編)」
5.患者中心の意思決定支援

『これからのヘルスリテラシー 健康を決める力』(講談社、2022)
サイト『健康を決める力』をアップグレードしました
Amazon
版元ドットコム
情報チェックの「かちもない」と自分らしく決める「おちたか」の動画を公開しました
YouTube TikTok
乳がん手術方法の意思決定ガイドとは?
乳がんの手術方法には、主に乳房の一部分を取り除く手術(乳房部分切除術(乳房温存手術ともいいます))と放射線療法を組み合わせる方法、乳房をすべて切除する手術(乳房切除術(乳房全摘術とも言います))の2つの選択肢があります。
また、乳房切除術を行う場合には、乳房再建術(乳がんの手術によって失ってしまった乳房を新たに作りなおす手術)を受けるか、受けないかという2つの選択肢があります。

「乳がん手術方法の意思決定ガイド」普及に向けて
このガイドを、より多くの方が利用できるよう、普及のための活動をしています。その一環として、国際モダンホスピタルショウ2017「第10回 看護のアイディアde賞」に応募し、2017年7月に「IT de 賞」を受賞いたしました。 応募をきっかけに、利用する方にとって親しみやすくなるよう「自分らしく"決める"ガイド」(乳がん手術方法編)という名称をつけました。PDF版も愛称の「自分らしく"決める"ガイド」へ表紙を変更しています。一般名称は、そのまま「乳がん手術方法の意思決定ガイド」を使用する予定です。「乳がん手術方法の意思決定ガイド」を利用した患者の方へ
「乳がん手術方法の意思決定ガイド」を利用してのご感想、ご意見を募集しております。メールアドレスdecisionaid.info@gmail.com(意思決定ガイド事務局 大坂和可子)までお願いします。また、直接お話をうかがってもよい場合は、合わせて連絡先をご記入ください。こちらからご連絡をさせていただきます。病院での導入を検討している医療者の方へ
「乳がん手術方法の意思決定ガイド」をご自身の所属する病院で導入したいとお考えの医療者の方は、使用にあたり、decisionaid.info@gmail.com(意思決定ガイド事務局 大坂和可子)までご連絡ください。必要に応じて導入の説明や利用状況をおうかがいさせていただきます。~意思決定ガイドを活用する前に、以下の内容もぜひお読みください~
乳がん手術方法は、患者さんと医療者が話し合って一緒に決める時代
乳がんの治療は日進月歩です。手術方法に対する考え方も変わってきました。 以前の乳がんの手術は広範囲に切除することを第一に考えて行われてきました。しかし、近年では、乳房の一部分を取り除く手術(乳房部分切除術(乳房温存手術とも言います))と放射線治療を組み合わせる方法、乳房をすべて切除する手術(乳房切除術(乳房全摘術とも言います))を行った場合では生存率が変わらないため、必要以上に大きく切除する必要がないことがわかりました。そのため手術療法を適用する場合には、乳房温存手術か乳房切除術を行うことが標準的な術式となりました[1][2]。 さらに、人工物(シリコン)を用いる乳房再建術の費用は、これまで患者さんの自己負担でしたが、2013年の診療報酬改定後、保険適用となりました。
これにより、乳がんの手術は、命を救うことに加え、手術後の生活を考えて、患者さんと医療者が話し合って決める時代になったと言えます。「患者さんのための乳がん診療ガイドライン」[1]においても、手術だけでなく治療方針について『必要な情報(目的、内容、リスク、利益、時間やお金)などについて詳しい説明を受け、ご自身の希望を伝え、医師の考えや勧めも聞いて話し合い、納得した上で決める』ことを推奨しています[1]。 患者さんは自分の人生の専門家であり、医療者は医療の専門家です。それぞれの知っていることを話し合い、決めるまでのプロセスを共有するシェアードディシジョンメイキング(Shared Decision Making; SDM)が求められています。シェアードディシジョンメイキングについての詳細は医療者と患者が一緒に決める方法にあります。
乳がんの手術方法選択に対する患者さんの考え(価値観)は多様
同じ術式であっても、患者さん一人一人の状況(がんのステージ、しこりの大きさや広がり、もともとの乳房の大きさ、がんができている場所など)によって乳がんの手術による影響は異なります。選択肢それぞれの乳房内再発のリスク、がんの取り残しによる再手術のリスクなども理解し決める必要があります。 また、選択肢のどのような点を重視して決めたいかという手術に対する患者さんの考え(価値観)も異なります。胸の形、傷の大きさや場所、費用や時間などに対する考え(価値観)により、手術によるメリットやデメリットの評価も異なります。 乳がん患者の意思決定がその後の心理的適応に影響することを示す研究もあります[3]。患者さんが、正しい情報を得て、手術に対する考え(価値観)を医療者と共有し、治療方法の選択に参加することによって、病状と手術後の生活の質を合わせて考えて、ベストな方法を選択することができます。
限られた時間で決める難しさ
限られた時間で医療者と話し合って決めることはなかなか難しいことです。乳がんの手術に選択肢がある場合、66%の人が術式選択に悩んだと報告されています[4]。多くの患者さんが、自分にとって何が良い選択なのか不確かであると感じ、決定に参加するための支援を必要としています[5]。
乳がん手術方法の意思決定ガイドのしくみ
このような時、乳がん手術方法の意思決定ガイドが役に立ちます。
この意思決定ガイドは、納得して決めることができるよう理論[6]や国際基準[7]に基づいて作られており、医療者と話し合う際の補助的な役割を果たします。つまり、納得して決めることができるようなしくみを基に作られているガイドと言えます。意思決定ガイドの詳しい内容は患者中心の意思決定ガイドとはです。
意思決定ガイドのしくみとは次にあげる4つです。
情報の見える化
乳がん手術方法の意思決定ガイドは、選択肢それぞれについての説明が書かれてあり、選択肢の特徴に関する情報(効果、リスクなど)を目で確かめられるようになっています。
中立の立場で情報を提示している
乳がん手術方法の意思決定ガイドは、選択肢の情報のバランスを考慮し、中立的な立場で作られており、選択肢が一覧表で比較できるようになっています。
価値観を明確にするものさし(評価基準)がある
乳がんは、手術でがんをとれば終わりではありません。手術を終えた後も長く生活が続きます。手術を終えた後のライフスタイルや生活への影響を知り、何を大事にして決めたらよいか(価値観)について明確にして、その価値観に基づいた決定をすることが納得することへつながります。
また何を大事にして決めたらよいかを医療者に伝えやすくなります。 この評価を行う際に、1つのものさし(評価基準)より、複数のものさし(評価基準)について検討すること大切です。頭の中で選択肢の評価を行うと、その人が気がかりな物差しだけを頼りにすることになります。 乳がん手術方法の意思決定ガイドには、自分に合った選択をするために、以下の図のように複数のものさし(評価基準)を紹介しています。
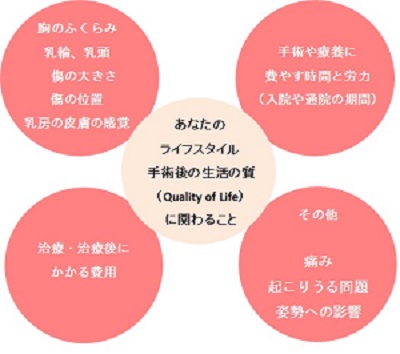
書かれている順番にも意味がある
意思決定ガイドは情報がどのような順番で提示されているかを重視して作られています。乳がん手術方法の意思決定ガイドは、まず選択肢の正しい情報を知り、その後に自分が何を大事にして決めたいかを吟味する順番で構成されています。乳がん手術方法の意思決定ガイドの活用は手術後の後悔を少なくする
乳がん手術方法の意思決定ガイドの開発と評価の研究は、日本で行われました[9]。研究の結果、意思決定ガイドを読んで手術を決めることに参加した患者グループは、通常のケアを受けた患者グループと比較して、術後に、十分に情報を得たと感じられ、自分の価値観に合った決定ができたと感じていることが明らかになりました。つまり、手術後1か月後の後悔を減らすことへの効果と言えます。 また、不安スコアは、意思決定ガイドを読んで手術を決めることに参加した患者グループも通常のケアを受けた患者グループでほぼ同じく手術後に改善していることが明らかになりました。このことから、意思決定ガイドを読むことでの害はないと言えます[9]。
乳がん手術方法の意思決定ガイドの活用方法
これから乳がんの手術方法を選択する患者さんが、乳がん手術方法の意思決定ガイドを活用することができます。自宅に持ち帰り読んで、医療者との相談に臨むこともできます。
医学的な相談は医師がベストですが、術後の生活について相談したい場合は看護師が適しています。乳がんの診療はチーム医療が発展していますので、さまざまな専門職者が患者さんを支援します。
また、医療者が手術方法の選択を検討する患者さんに診察時に渡すこともできます。決めるまでの間に読んできてもらう、説明や術式を相談するときに使うなどの活用方法があります。看護師が相談に乗る際に活用することもできます。
乳がん手術方法の意思決定ガイドは、術式選択にまつわる他の体験者の体験談を含むものと含まないものを用意しています。基本的に重要な内容はどちらも同じく掲載しています。また、体験談を含む場合も含まない場合も、効果は同じです[9]。
今後は、さまざまな選択を支援する意思決定ガイドの開発と評価が必要
乳がんの治療、そしてそれ以外のがんの治療の選択の中には、患者さんが選択するのが難しいと感じる治療や検査が多く存在します。 欧米では、様々な選択についての意思決定ガイドの開発と評価の研究が進められており開発された意思決定ガイドは、インターネットで自由に閲覧したりダウンロードしたりすることができるようになっています。日本でも、様々な選択肢についての意思決定ガイドの開発と研究が進むことが望まれます。
(大坂和可子,中山和弘) (最終更新日2017年7月12日)
文献
[1]日本乳癌学会編(2012).患者さんのための乳がん診療ガイドライン,金原出版株式会社.
[2]日本乳癌学会編(2013).科学的根拠に基づく乳癌診療ガイドライン 治療篇 2013年度版,金原出版株式会社.
[3]上田伊佐子, 雄西智恵美(2011).乳がん体験者の心理的適応とコーピングに影響を与える要因の文献検討. 日本がん看護学会誌, 25(1), 46-53.
[4]Collins D, Sepucha K, O’Connor A, et al. Can women with early stage breast cancer make an informed choice for mastectomy? Presented at: 4th International Shared Decision Making Conference; May 2007; Freiburg, Germany.
[5]Stacey D, et al., Decision making in oncology: a review of patient decision aids to support patient participation, CA Cancer J, Clin 58(2008) 293-304.
[6]O'Connor AM, Ottawa decision support framework to address Decisional Conflict, (2006) https://decisionaid.ohri.ca/odsf.html, 2006 (accessed 25.11.12).
[7]The International Patient Decision Aid Standards (IPDAS) Collaboration. IPDAS 2005: Criteria for Judging the Quality of Patients Decision Aids. http://ipdas.ohri.ca/IPDAS_checklist.pdf, 2005 (accessed 01.11.12)
[8]Stacey D, Légaré F. Engaging patients using an interprofessional approach to shared decision making. Canadian Oncology Nursing Journal, 25(4), 455-461, 2015.
[9]Osaka W, Nakayama K. Effect of a decision aid with patient narratives in reducing decisional conflict in choice for surgery among early-stage breast cancer: A three-arm randomized controlled trial. Patient Education and Counseling, 2016, DOI: http://dx.doi.org/10.1016/j.pec.2016.09.011.
コメント
渡里 2017年2月 3日13:54
Eri 2018年5月17日16:29